外反母趾とは
 外反母趾は、足の親指が「く」の字のように外側に曲がる状態を指す病気です。症状が進行すると、親指の付け根に痛みを感じ、歩行が困難になることがあります。外反母趾は、しばしば扁平足と同時に進行し、これにより足が地面からの衝撃を吸収する能力が低下します。外反母趾を理解することは、快適な日常生活を送るための第一歩であり、適切な治療や予防を行うことで、症状の進行を抑えることが可能です。
外反母趾は、足の親指が「く」の字のように外側に曲がる状態を指す病気です。症状が進行すると、親指の付け根に痛みを感じ、歩行が困難になることがあります。外反母趾は、しばしば扁平足と同時に進行し、これにより足が地面からの衝撃を吸収する能力が低下します。外反母趾を理解することは、快適な日常生活を送るための第一歩であり、適切な治療や予防を行うことで、症状の進行を抑えることが可能です。
外反母趾の症状
外反母趾の主な症状は、親指が小指側に曲がり、親指の付け根が突出して痛みを伴うことです。変形が進行すると、靴を履いた際に親指が靴に当たり、さらに痛みが増すことがあります。症状が悪化すると、靴を履いていない状態でも痛みを感じるようになることもあります。この症状を早期に理解し、適切に対処することで、外反母趾の進行を抑え、生活の質を向上させることが可能です。
外反母趾が進行した
場合のリスク
外反母趾が進行すると、親指が隣の指に重なり、関節が脱臼することがあります。変形が進むと、履ける靴がほとんどなくなり、無理に靴を履くことで靴擦れが生じ、歩行が困難になることがあります。
外反母趾を引き起こす関節や骨格の異常は、外反母趾単独の問題にとどまらず、関節炎や他の関節の変形性関節症の発症にも関連することが多いです。また、外反母趾の患者の多くには、親指(第1趾)や第2趾の足の裏に胼胝(たこ)や魚の目(ウオノメ)が見られ、これらの治療も並行して行う必要があります。
外反母趾は、原因となる骨格の異常を改善しない限り進行を続ける疾患です。指の変形に気づき、軽度で痛みが少ない場合でも、早期に受診することをお勧めします。
外反母趾の原因
外反母趾の発症は、足の構造や遺伝的要因、履いている靴、さらには生活習慣といった複数の要素が絡み合うことによって引き起こされます。特に、男女比は1:9と女性に多く見られ、女性の場合は高いヒールを履くことや、男性に比べて関節が柔軟で筋力が弱いことが影響を与えているとされています。しかし、ハイヒールを履かない男性や女性でも外反母趾を発症することがあり、その理由は複数の因子が組み合わさることに起因していると考えられています。
外反母趾になりやすい人
外反母趾は圧倒的に女性に多く見られ、その原因には筋力の低下や女性ホルモンの減少が関与しているとされています。
また、ヒールやパンプスなど、前足部に負担がかかる靴を履くことも、外反母趾の発症リスクを高める要因となります。
なりやすい足の形
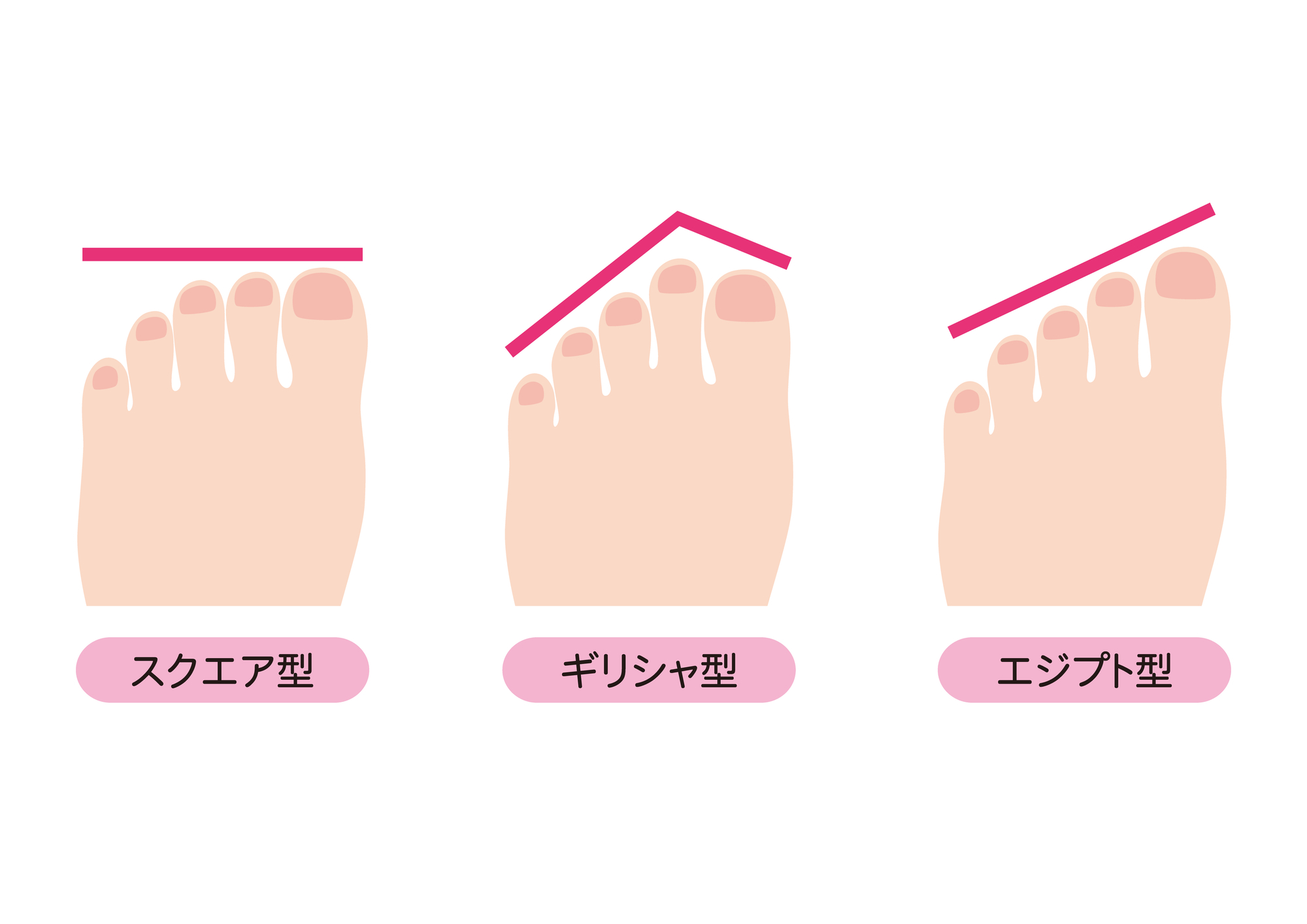 人間の足の形には大きく3種類あります。エジプト型(足の親指が一番長い)、ギリシャ型(足の人差し指が一番長い)、スクエア型(全ての指がほぼ同じ長さ)とありますが、日本人の場合はエジプト型が70%、ギリシャ型が25%、スクエア型が5%のといわれています。エジプト型(親指が一番長い形)の人は、荷重時に足全体でバランスをとろうとするため、母趾の付け根にねじれの力が加わり、特に外反母趾になりやすいと言われています。
人間の足の形には大きく3種類あります。エジプト型(足の親指が一番長い)、ギリシャ型(足の人差し指が一番長い)、スクエア型(全ての指がほぼ同じ長さ)とありますが、日本人の場合はエジプト型が70%、ギリシャ型が25%、スクエア型が5%のといわれています。エジプト型(親指が一番長い形)の人は、荷重時に足全体でバランスをとろうとするため、母趾の付け根にねじれの力が加わり、特に外反母趾になりやすいと言われています。
扁平足・開帳足は
外反母趾になりやすい?
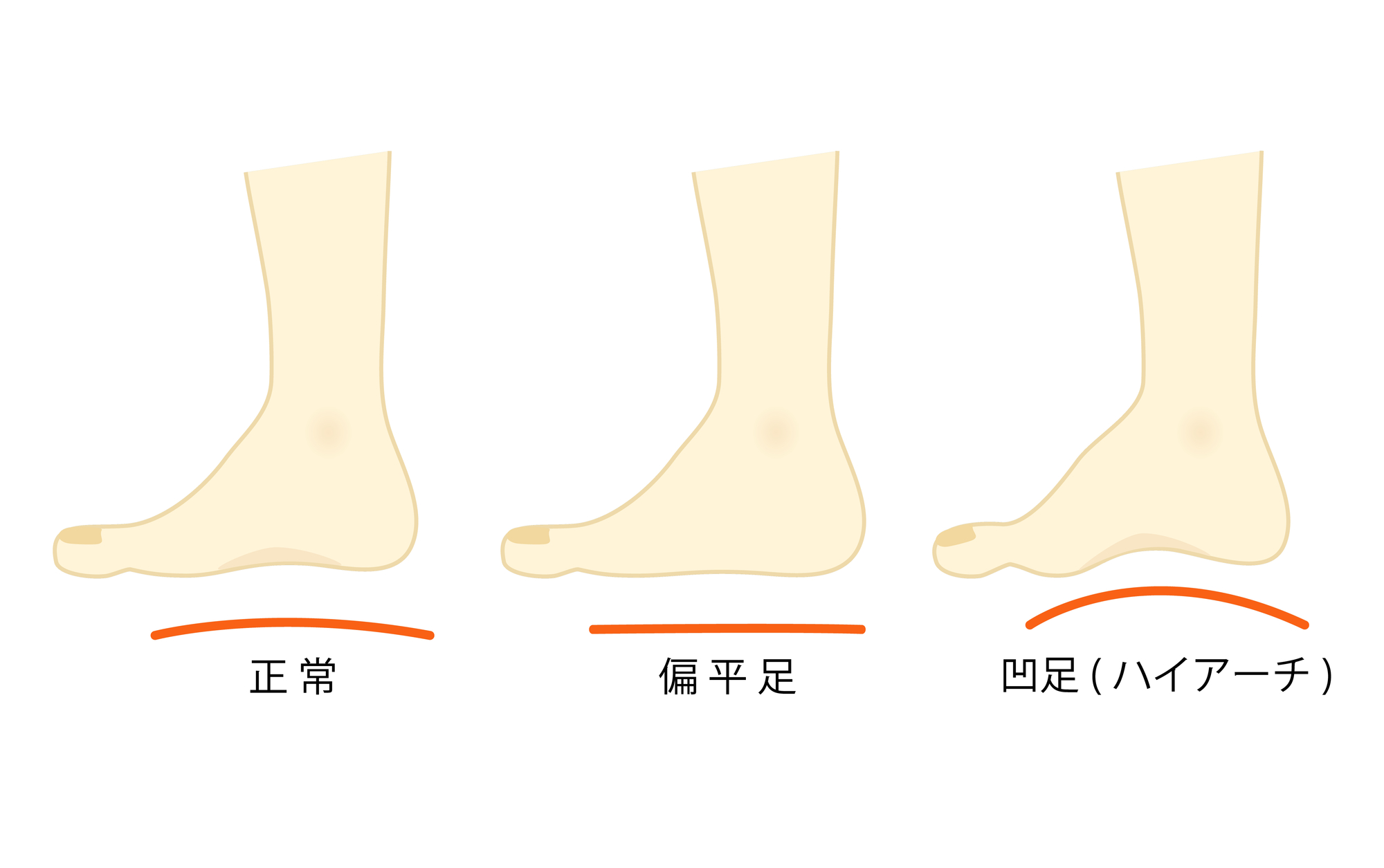 人間の足は進化の過程で、縦と横のアーチ構造を備えるようになり、このアーチが歩行時のバネ効果や衝撃吸収を担っています。しかし、現代の靴を履く文化が定着したことで、足のアーチを自然に保つことが難しくなり、その結果として扁平足(縦のアーチが低下する)や開帳足(横のアーチが低下する)が増加しています。これらの足の形態は、外反母趾の発症リスクを高めると考えられています。
人間の足は進化の過程で、縦と横のアーチ構造を備えるようになり、このアーチが歩行時のバネ効果や衝撃吸収を担っています。しかし、現代の靴を履く文化が定着したことで、足のアーチを自然に保つことが難しくなり、その結果として扁平足(縦のアーチが低下する)や開帳足(横のアーチが低下する)が増加しています。これらの足の形態は、外反母趾の発症リスクを高めると考えられています。
外反母趾になりやすい靴は?
外反母趾のリスクを高める靴の特徴として、ヒールの高さとつま先部分の幅があります。ヒールが高い靴を履くと、体重が前足部にかかり、つま先が細い靴は親指を小指側に圧迫します。これらの靴を長時間履き続けることで、親指の靭帯が伸び、外反母趾が進行する可能性が高まります。
外反母趾の検査方法
外反母趾の診断には、以下のような検査が行われます。
視診・触診
整形外科専門医が足の形や指の位置、腫れ、痛みの有無を直接確認します。
また、以下の項目も評価されます。
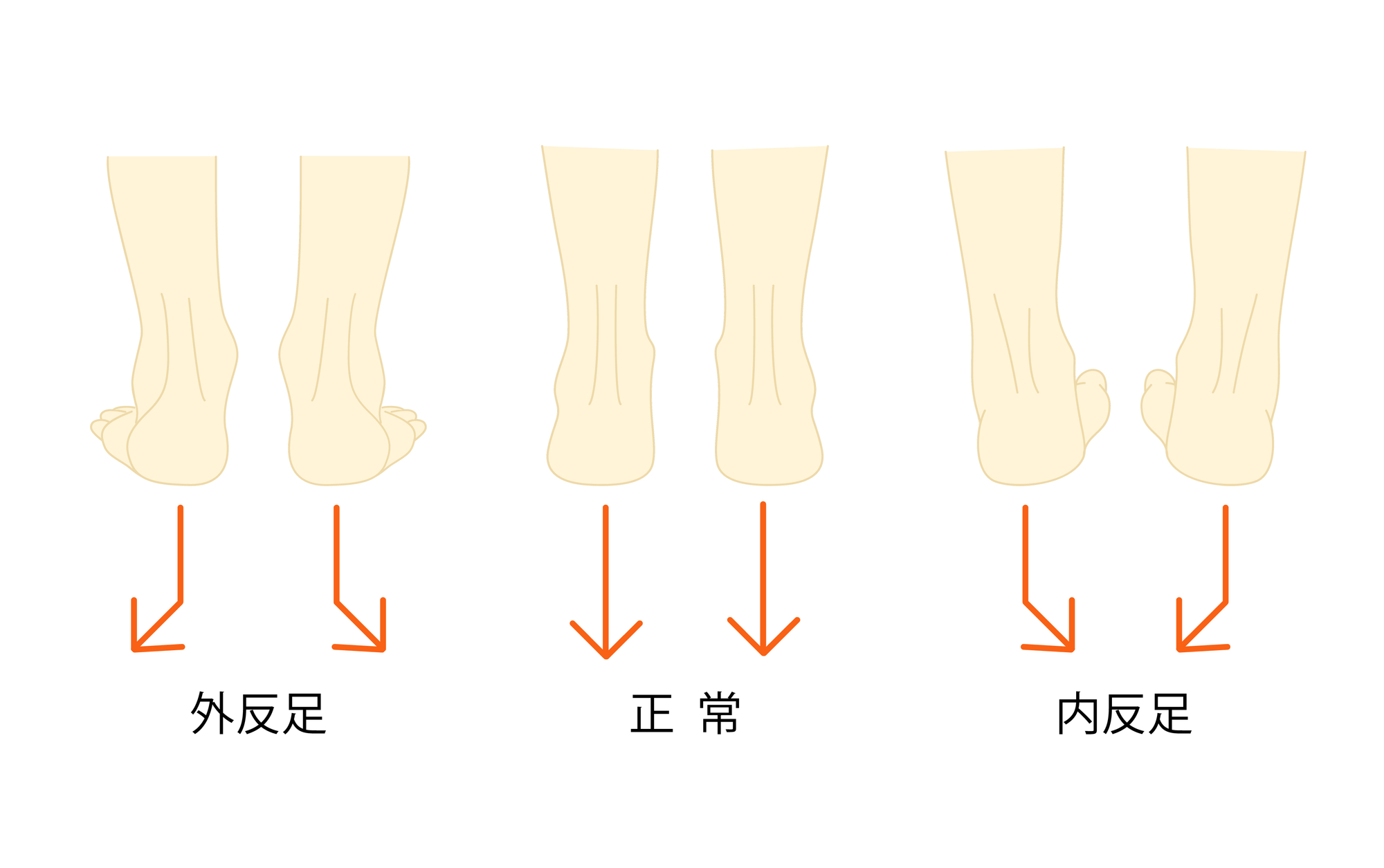
- 前足部・後足部の変形(内反・外反)
- 第1中足骨の動きやすさ(過可動性)
- 距骨下関節・中足関節の硬さ
- 脛骨のねじれ
- 第1MTP関節(親指の付け根)の可動域
(正常値:底屈15°未満、背屈65〜75°)
痛みがある場合、履物などによる圧迫で神経炎を起こしている可能性もあります。
X線(レントゲン)検査
立位(荷重)での足のレントゲン撮影により、以下を確認します。
- 外反母趾角や中足骨間角の測定(変形の程度・方向性)
- 関節のすり減り(変性)や骨嚢胞の有無
歩行分析
 歩いているときの足の動きを評価します。
歩いているときの足の動きを評価します。
足の回内(内側への傾き)が足りなかったり、足趾の蹴り出しが弱かったりといった、歩行機能への影響を調べます。
外反母趾のセルフチェック
以下のような症状があれば、外反母趾の可能性があります。気になる方は、医療機関での検査をおすすめします。
- 親指と足の甲の骨(第1中足骨)の角度が大きくなっている
- 親指の付け根が腫れていたり、押すと痛みがある
- 歩くときや靴を履いたときに親指に痛みや違和感がある
- 親指の付け根の外側に硬いしこり(骨の出っ張り)がある
外反母趾の治療
装具療法
医療用インソールは、痛みを生じる動きを抑制し、痛みの軽減に寄与するだけでなく、外反母趾の悪化を防ぐ効果もあります。特に、足が内側に倒れるのが原因となる場合には、これを補正することによって、外反母趾の進行を抑えることができます。第2趾が持ち上がってしまった場合には、持ち上がった趾を地面に押し付ける装具、トーレギュレーターも有用です。
テーピング
医療用インソールを用いた装具療法と同様に、テーピングによって足の姿勢(アライメント)の矯正を行うことができ、外反母趾の悪化を防ぐ効果が期待できます。しかし、テーピングは貼り直しが必要なため、長期的な治療には装具療法の方がより適しているとされています。
注射療法
ステロイド注射は、関節の炎症や痛みを緩和するために有効な治療法となることがあります。しかし、その効果は一時的であり、繰り返し注射を行うことによって関節に悪影響を与える可能性があるため、治療を受ける際には必ず医師の判断を仰ぎ、適切なタイミングと回数を守ることが重要です。
手術療法
外反母趾により親指の付け根部分の骨が突出し、靴に当たって痛む場合には、手術も有効です。1か月程度親指をついて歩けなくなりますので、定年後に受けられる方が多いです。
リハビリテーション
による改善効果
外反母趾に対するリハビリテーションでは、残念ながら、現在存在する外反母趾を改善して指をまっすぐにもどすことはできません。これらは、手術の役割となります。では、リハビリテーションでは一体何を目的とするかというと、今後の外反母趾の進行の予防と外反母趾が発生する原因となっている足部によって引き起こされる関節への負荷や歩き方の異常を改善することです。
外反母趾は、後足部や前足部の内がえし・外がえしのいずれの状態でも発生する可能性があり、その病態に応じて必要なトレーニングは異なります。しかし、重要なのは、親指の骨の変形は結果であり、根本的な原因ではないという点です。実際には、親指そのものの問題よりも、指の手前に位置する足部のアライメント異常が外反母趾の引き金となっています。そのため、これらのアライメント異常を引き起こす筋力低下や関節の制限を解消することが最も大切です。原因となる足部のタイプは一つではなく、複数存在します。
当院では経験豊富な整形外科専門医が、患者様の足のタイプを見極め最適な治療法をご提案いたします。お気軽に当院までご相談ください。
外反母趾があるけど痛くない。
治療のタイミングは?
 外反母趾の痛みは、変形の程度と必ずしも一致するわけではありません。変形が軽度であっても、痛みが現れた場合には早期の治療が必要です。また、外反母趾が進行すると、関節が亜脱臼した状態となり、このまま放置すると変形がさらに進行する恐れがあります。そのため、痛みがない場合でも、診察を受けることが重要です。当院では、整形外科専門医が患者様の外反母趾の程度を的確に診断し、幅広い治療法の中から、患者様に合った治療法をご提案いたします。お気軽にご相談ください。
外反母趾の痛みは、変形の程度と必ずしも一致するわけではありません。変形が軽度であっても、痛みが現れた場合には早期の治療が必要です。また、外反母趾が進行すると、関節が亜脱臼した状態となり、このまま放置すると変形がさらに進行する恐れがあります。そのため、痛みがない場合でも、診察を受けることが重要です。当院では、整形外科専門医が患者様の外反母趾の程度を的確に診断し、幅広い治療法の中から、患者様に合った治療法をご提案いたします。お気軽にご相談ください。





